Unidades de Cuidados Intensivos “inteligentes”


Hace algunos años, la revista JAMA de la American Medical Association publicaba un artículo sobre los retos y oportunidades del cuidado del paciente crítico 1 que destacaba la relevancia de la innovación y el desarrollo de los cuidados intensivos en la mejora del pronóstico de los pacientes, sobre todo en el caso del ARDS y la sepsis.
Así mismo, enfatizaba como el modelo de asistencia ofrecido por los intensivistas ha demostrado reducir los costes de atención de los pacientes y mejorar los resultados de salud; un aspecto de especial importancia si tenemos en cuenta que la UCI ocupando solo el 10% de las camas del hospital, representa el 30% de los gastos hospitalarios.
Desafíos de las Unidades de Cuidados Intensivos.
Los desafíos de la UCI son cada vez mayores en su camino de transformación. En este sentido, pueden destacarse 5 grandes desafíos para estas unidades:
- Las UCIs del “futuro” serán capaces de registrar, almacenar y posteriormente brindar a los investigadores una gran cantidad de información clínica, vinculada al paciente. En consecuencia, deben trasladar la investigación básica a estudios clínicos que generen resultados capaces de mejorar el pronóstico de los pacientes críticos.
- Los pacientes críticos son una población vulnerable que no es capaz de brindar el consentimiento en el momento que podrían beneficiarse de la intervención. Por tanto, se necesita mejorar los consentimientos adaptándolos a las características propias de los pacientes críticos, así como, integrar médicos y personal investigador no medico en la gestión de los pacientes de UCI.
- Analizar resultados al alta de la UCI o el hospital es insuficiente en muchas ocasiones. Los estudios tradicionales realizados en la UCI se focalizan en sobrevida hospitalizaria o eventos a corto plazo, sin embargo, cada vez más se reconocen secuelas a mediano y largo plazo, como el deterioro neurocognitivo, del estado físico, el estrés post-traumático, etc. El análisis de estos eventos tardíos requiere de disponer de herramientas de trazabilidad para cada paciente.
- La irrupción de redes sociales y fuentes no tradicionales puede generar en el médico una notable cantidad de información que muchas veces no ha sido contrastada ni validada, y cuya aplicación podría ser fútil o incluso riesgosa. La UCI moderna debe contar con protocolos que aseguren la aplicación correcta de la evidencia científica a cada paciente evitando exponerlos a riesgos innecesarios y por tanto, debe aplicar la evidencia científica correctamente, al paciente apropiado.
- Los seres humanos, solo son capaces de gestionar adecuadamente, entre 5 y 9 variables 2 de las hasta 236 categorías que genera un paciente en la UCI 3. Como resultado, esta avalancha de datos contribuye a paralizar muchas decisiones. La gestión de los datos es un gran desafío para la UCI.
Diseño de la UCI inteligente.
Neil A Halpern 4 se refirió a la importancia de desarrollar una visión clara de los objetivos, la apariencia y la funcionalidad de una nueva UCI, en sus trabajos sobre diseños innovadores para la UCI inteligente. Según su punto de vista, este diseño debía tomar en cuenta todo el ecosistema involucrado con la UCI y disponer de plataformas tecnológicas estandarizadas. Sobre todo, debía impactar positivamente a los pacientes, profesionales de salud y visitantes. 5
En definitiva, el proceso de diseño de la UCI inteligente, debe comenzar con la obtención de respuestas adecuadas a algunas preguntas que condicionarán la unidad, como por ejemplo:
- ¿Es una nueva ICU o la reconstrucción de la previa?.
- ¿La nueva ICU va a estar aislada o físicamente conectada a otras ICU y áreas del hospital?
- ¿Es la nueva ICU multipropósito o será una unidad especializada?
- ¿Cuántas camas va a tener? ¿Qué “expansión” podría tener?
- ¿Cuánto espacio esta disponible (para paciente y áreas de servicio)?
- ¿La ICU será centralizada, descentralizada o mixta?
- ¿Los registros serán basados en “papel”, en soporte digital o mixta?
- ¿Se va a introducir informática avanzada (ej. algoritmos con inteligencia articula, conexiones remotas, etc.)?
- ¿La UCI va a disponer de telemedicina?
y, ¿Cuándo hablamos entonces de una UCI inteligente?
Podemos hablar de una “UCI inteligente”, cuando todo el ecosistema de la UCI es interoperable, con datos integrados en un mismo lugar de forma “visual” y de fácil acceso al profesional de salud.
Por lo tanto, estas unidades inteligentes deben diseñarse para cumplir un conjunto de requisitos, entre los que se podrían destacar:
- Asociación. Identificación y localización de los pacientes (trazabilidad).
- Interoperabilidad. El sistema debe funciona integrado, los datos que se generan en un equipo deber de poderse ver y analizar en cualquier otro equipo.
- Sincronización del sistema en tiempo real.
- Integración del sistema en plataformas informáticas. de acceso intra y extra-hospitalario (telemedicina)
- Los datos generados deben ser fidedignos y permitir utilizar algoritmos con alarmas de acción-reacción. Idealmente de respuesta automática (supervisada por el sanitario)
- Amigable y reducir el trabajo del personal.
- Sistema autodidacta. que vaya aprendiendo de su propio uso.
- Coste razonable y ajustado al producto.
- Que incluya las “P” de medicina del futuro: Predicción; Prevención; Participación; Precisión; Panorámica; Personalizada.
Cuidados intensivos más inteligentes con ehCOS
ehCOS Critical Care es un sistema de información clínica interoperable que permite acceder fácilmente a la información integrada del paciente desde cualquier lugar, de forma intuitiva y en tiempo real y transforma los datos en conocimientos para los profesionales de salud, en el proceso de atención a los pacientes críticos ó de mayor gravedad y riesgo .
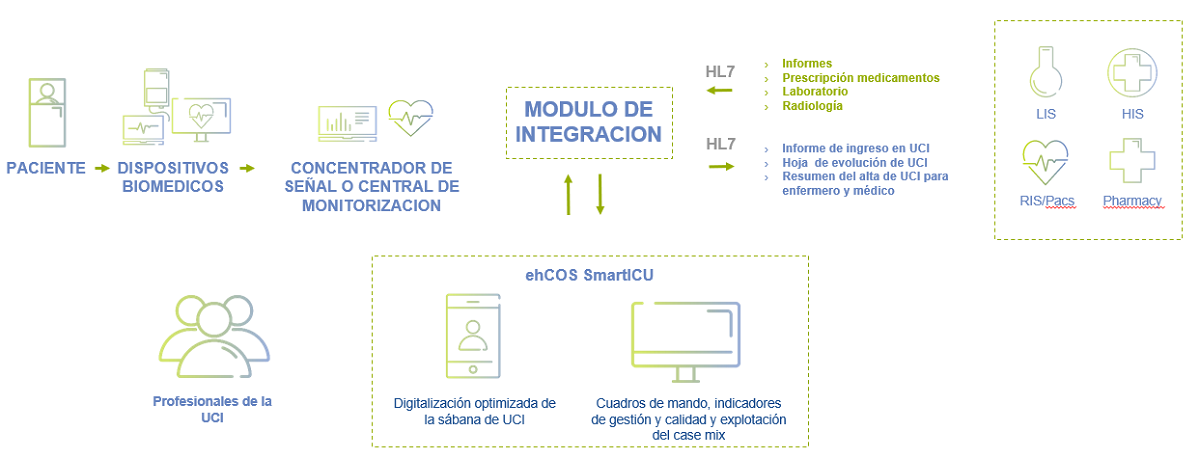
La obtención de un repositorio unificado de datos de pacientes críticos con estos sistemas, potencia una base de conocimiento extraordinaria que aportaría muchas ventajas, como por ejemplo:
- Cuadro de mandos unificados para todos los centros, como por ejemplo, indicadores de número de ingresos, estancia media, mortalidad, indicadores de calidad asistencial.
- Disponibilización y fácil acceso para el profesional a una gran cantidad de datos estructurados de pacientes para la investigación y generación de conocimiento.
- Generación de un Data Lake y posibilidad de aplicación de algoritmos de IA y Big Data para adelantarse a los eventos críticos, prevenir mortalidad y mejorar la eficiencia en la utilización de recursos.
- Implementación de protocolos que refuercen la seguridad del paciente. Por ejemplo, prevención de neumonías asociadas a ventilación mecánica, Protocolo Neumonía Zero.
- Obtención de indicadores clínicos y de gestión para facilitar la toma de decisiones.
Conclusiones.
En conclusión, la UCI inteligente implica la digitalización, integración y acceso a todos los datos de todos los paciente ingresados en la UCI, de una manera amigable e independientemente del lugar físico (dentro o fuera del hospital). Asi mismo, brinda al profesional sanitario datos organizados y amigables que le permiten conocer la situación epidemiológica, en “tiempo real”, así como explotarlos en trabajos de investigación.
La automatización del registro de información permite además eliminar el registro en papel (“sabana de UCI”), así como facilitar el acceso del profesional a la información procedente de la propia UCI y de servicios externos (ej. radiología, laboratorio, microbiología, etc.), a la vez que se incrementa la fiabilidad en los datos registrados, dado que no dependen de la acción humana.
Así mismo, la UCI inteligente permite incluir sistemas de alertas y algoritmos capaces de reducir los costes secundarios de eventos adversos, como por ejemplo en la medicación, errores humanos, etc., e incrementar la seguridad del paciente.
Referencias.
3 Morris, AH. Computerized protocols and bedside decision support. Crit Care Clin. 1999; 15: 523-545.
4 Neil A Halpern. Department of Anesthesiology and Critical Care Medicine, Memorial Sloan-Kettering Cancer Center; Weill Cornell Medical College, New York, NY.
5 Halpern NA. Innovative designs for the smart ICU: part 1: from initial thoughts to occupancy. Chest. 2014 Feb;145(2):399-403.
Resumen de la ponencia presentada por José E. Guerrero, MD, PhD. Jefe del Dpto de Medicina Intensiva del grupo HM Hospitales y Jefe Servicio de Medicina Intensiva del Hospital Universitario Gregorio Marañon, Madrid- Spain. Simposio virtual internacional de medicina crítica – Cuidado Intensivo, Trauma y Sepsis para las Américas. 5 al 8 de octubre 2021.
.png)




